A dor torácica é uma das queixas mais encontradas em serviços de emergência no mundo todo. Nos Estados Unidos, estima-se que, anualmente, mais de cinco milhões de pessoas compareçam a um hospital para avaliação de dor torácica.
A maioria dos pacientes com dor torácica apresenta-se com sintomas e achados clínicos que impossibilitam a sua definição diagnóstica imediata. Por outro lado, o médico responsável deve ser capaz de identificar doenças que relevem risco ao paciente (SCA, dissecção aguda de aorta, tromboembolismo pulmonar, pneumotórax etc.) sem expor o mesmo a testes e internações hospitalares desnecessárias. Uma parcela considerável dos pacientes atendidos em unidades de emergência com queixa de dor torácica é internada por 2 a 3 dias, gerando um custo médio de três a seis mil dólares por paciente, configurando um enorme problema, uma vez que somente um terço dos casos tem SCA como diagnóstico final.
Por outro lado, do total de pacientes liberados após a avaliação inicial, 2 a 20% encontram-se em vigência de uma SCA não diagnosticada, ou vêm a desenvolver um evento isquêmico nas horas subsequentes ao atendimento, ou seja, deixam de receber o diagnóstico e tratamento corretos no momento apropriado, gerando assim grande número evitável de mortes e demais consequências clínicas relacionadas. Nesse contexto, a avaliação correta dos pacientes com dor torácica à chegada a sala de emergência é primordial.
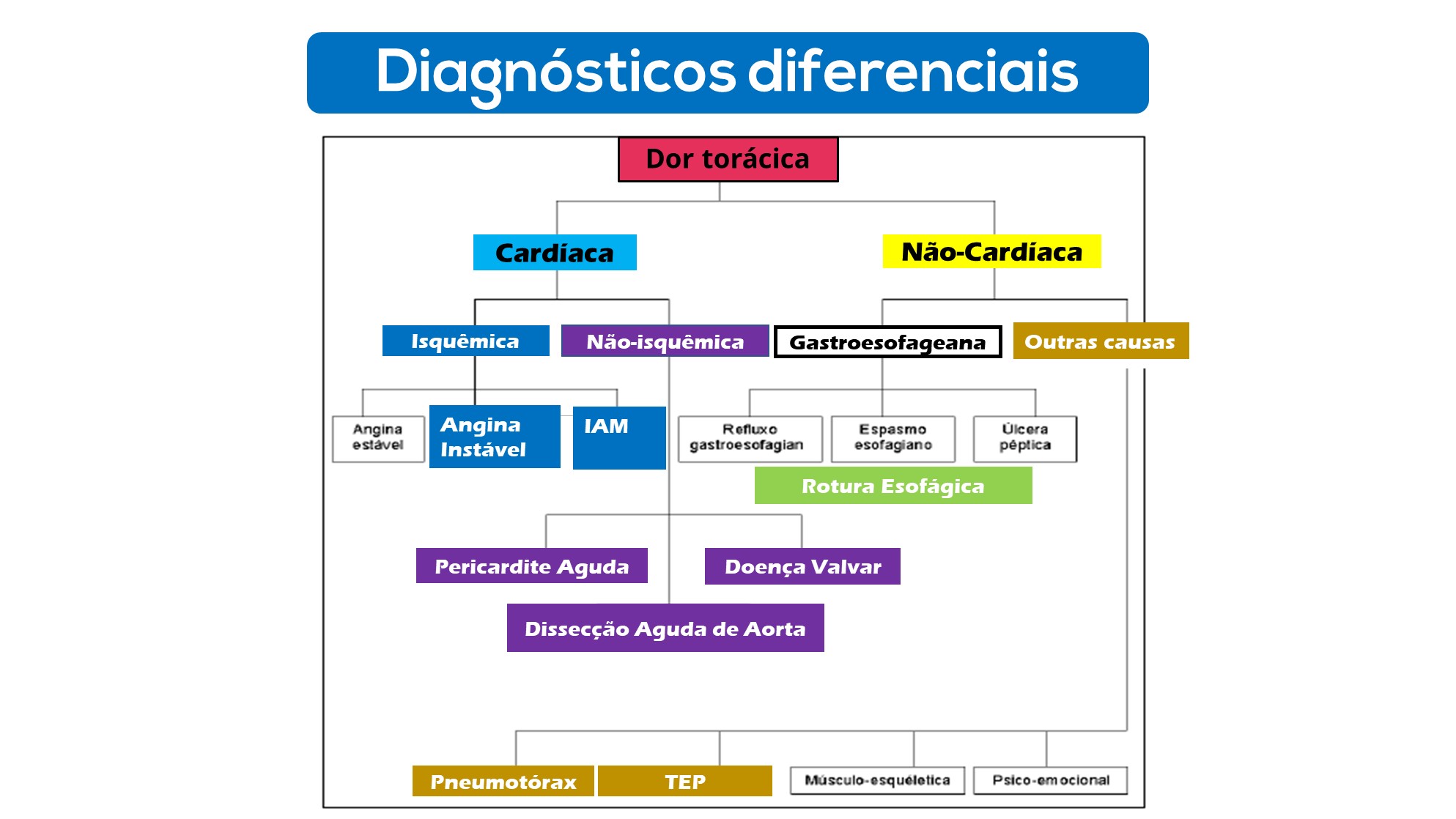
Etiologias da dor torácica
A ocorrência de dor torácica aguda pode ter várias etiologias, incluindo patologias torácicas, abdominais e psicossomáticas. Dessa forma, doenças do coração, aorta, pulmões, mediastino, caixa torácica, esôfago, estômago, vesícula biliar, pâncreas e sistema nervoso podem produzir desconforto torácico e fazem parte de um amplo diagnóstico diferencial.
Anamnese
A avaliação clínica deve fazer parte da abordagem inicial de qualquer paciente com dor torácica na emergência. Essa abordagem deve ser imediata e sistematizada, levando em conta dados clínicos (história, fatores de risco, antecedentes cardiovasculares e exame físico) associados à realização de eletrocardiograma (ECG) de doze derivações em até 10 minutos da chegada do paciente.

Dor tipo A: definitivamente anginosa (3 pontos)
Dor tipo B: provavelmente anginosa (2 pontos)
Dor tipo C: provavelmente não anginosa (1 ponto)
Dor tipo D: definitivamente não anginosa (0 ponto)
A anamnese de dor torácica permite caracterizar vários aspectos. Dor torácica com características anginosas é considerada o dado clínico com maior valor preditivo positivo de uma SCA. O detalhamento da dor torácica permite distinguir entre dor precordial de origem cardiovascular (cardíaca, aorta e pericárdio) e dor de origem não cardíaca. Dor pontual, bem localizada, súbita e de curtíssima duração não se relaciona com doença coronária. Sempre se deve verificar se existe relação com esforço e o grau de esforço necessário para que a dor ocorra, podendo inferir-se uma quantificação da isquemia miocárdica. Dor torácica lancinante, persistente e súbita, irradiando-se para regiões dorsal e lombar, sugere dissecção de aorta. Já dor retroesternal sem relação com esforço, de longa duração (horas a dias), que melhora quando o paciente inclina-se para frente e piora ao decúbito ou inspiração profunda, sugere pericardite aguda. Por último, dor torácica súbita do tipo pleurítica e acompanhada de tosse, dispneia e hemoptise é forte indicadora de tromboembolismo pulmonar (TEP) com consequente infarto pulmonar associado.
Eletrocardiograma
O ECG é o exame complementar mais importante na avaliação de qualquer paciente com dor torácica e deve ser realizado em até 10 minutos da chegada do paciente ao serviço de emergência e imediatamente interpretado pelo médico emergencista. Alterações de ECG, como inversões de onda T, bloqueio de ramo esquerdo novo, infradesnível ou supradesnível de ST, podem caracterizar a presença de SCA e definir o tratamento a ser instituído. Presença de área inativa pode refletir antecedente de aterosclerose coronariana manifesta, sendo utilizado como fator de risco na avaliação da dor torácica em questão. Quando as alterações forem inconclusivas, a comparação com um ECG prévio do mesmo paciente seria importante, quando estiver disponível.
A realização de um ECG completamente dentro dos limites da normalidade não exclui a possibilidade de SCA. Idealmente, o ECG deve ser repetido no mínimo em 3, 6 e 9 horas após a chegada do paciente ou imediatamente caso haja recorrência da dor. Essa forma de avaliação contínua aumenta consideravelmente a sensibilidade para detecção de SCA. Mesmo em situações em que a dor torácica não seja de origem coronariana, o ECG pode ser útil para auxiliar no diagnóstico.
Avaliação de probabilidade de SCA
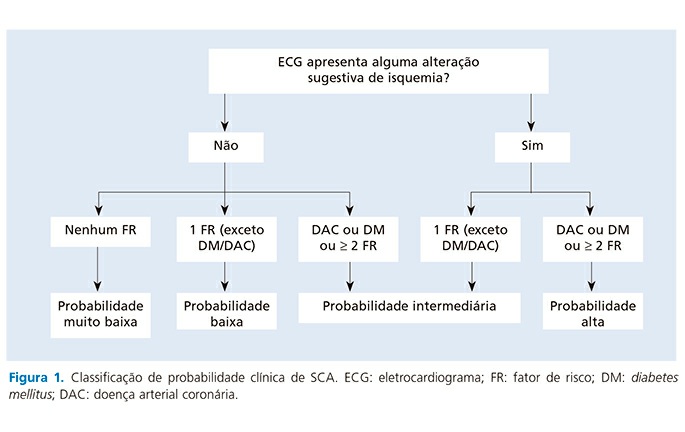
Utilizam-se dois critérios para avaliar se uma dor torácica na sala de emergência pode ser de origem coronariana. Os critérios são ECG e fatores de risco (FR) para aterosclerose. Os FR considerados são: hipertensão, diabetes mellitus, tabagismo, dislipidemia, história familiar de doença coronária familiar precoce (homens < 55 anos e mulheres < 65 anos), doença aterosclerótica conhecida (DAC) e idade (> 60 anos). A avaliação é realizada da seguinte forma:
➤ baixa probabilidade: até 1 FR (diferente de diabetes mellitus, DAC ou idade > 60 anos);
➤ intermediária probabilidade: 2 FR (diferente de diabetes mellitus, DAC ou idade > 60 anos);
➤ alta probabilidade: mais de 2 FR ou DM ou DAC (coronariopatia, insuficiência arterial periférica, doença carotídea) ou idade > 60 anos. Com isso, podemos saber se a dor torácica é de probabilidade alta, intermediária, baixa ou muito baixa.
Exame físico
O exame físico em pacientes com dor torácica frequentemente é normal. Sinais de insuficiência cardíaca ou instabilidade hemodinâmica devem alertar o médico a prontamente estabelecer um diagnóstico e tratamento.
Um ponto importante do exame físico é excluir causas não cardíacas e não isquêmicas de dor torácica (tromboembolismo pulmonar, dissecção de aorta, pericardite, doenças valvares, pneumotórax, pneumonia e derrame pleural). Nesse contexto, diferencial de pressão arterial entre membros, irregularidade de pulso, sopros, atrito pericárdico, dor à palpação e massas abdominais sugerem outros diagnósticos não relacionados à SCA. Além disso, outros sinais, como palidez cutânea, sudorese, febre ou tremores, podem apontar para situações precipitantes, como anemia e tireotoxicose.
Como conduzir o paciente com dor torácica após anamnese, exame físico e ECG
Com as informações obtidas pela anamnese, exame físico e ECG, devemos cruzar os dados do tipo de dor (A, B, C ou D) com a probabilidade clínica de SCA conforme fluxograma abaixo:
Nosso protocolo aponta três caminhos que podem ser utilizados. São eles: 1) Se o paciente tiver uma dor torácica tipo C ou D com probabilidade baixa ou muita baixa de SCA, outros diagnósticos diferenciais devem ser buscados. 2) O protocolo de dor torácica deverá ser realizado se o paciente tiver uma dor tipo C com probabilidade intermediária ou alta, ou ainda, uma dor tipo A ou B com uma probabilidade baixa de SCA. 3) Caso o paciente se apresente com dor tipo A ou B com probabilidade intermediária ou alta, ou ainda, com ECG isquêmico (alterações clássicas), a conduta para SCA deve ser imediatamente iniciada.
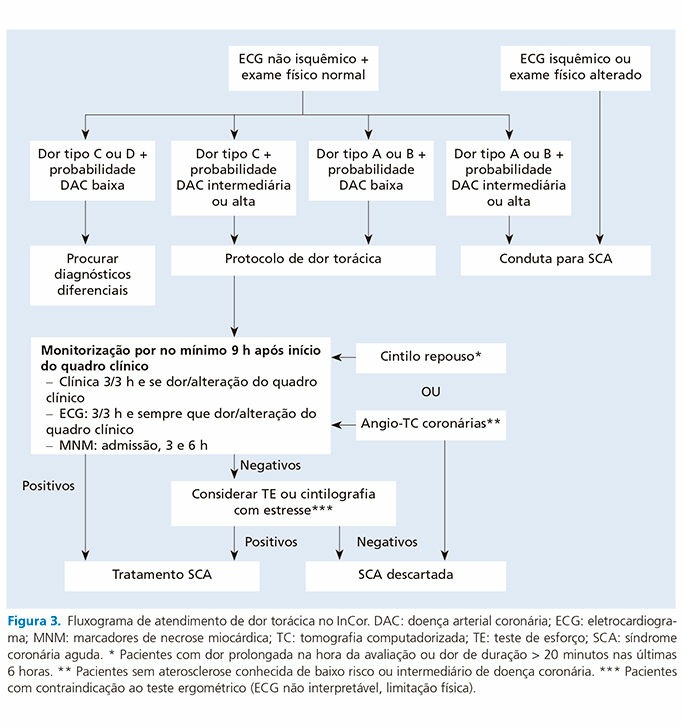
Protocolo de dor torácica (seriar ECG e marcadores de necrose)
Biomarcadores
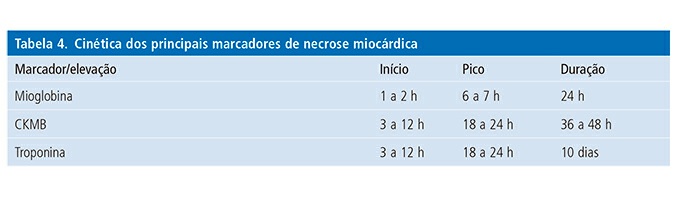
Após a realização do ECG, sendo descartada a presença de IAM com supradesnível de ST, a dosagem de marcadores de necrose miocárdica constitui uma etapa crucial no protocolo de dor torácica. No entanto, para correta avaliação dos resultados, é importante que o médico solicitante saiba a cinética dos marcadores no sangue, qual o kit disponível em seu serviço e suas sensibilidades e especificidades. De forma geral, para que haja maior sensibilidade, a maioria dos protocolos de dor torácica orienta coleta seriada de marcadores com 0, 3, 6 e 9 horas do início da dor.
Mioglobina
Sua elevação inicia-se entre 1 e 2 horas após o início da dor, permanecendo elevada por 24 horas. Dessa forma, trata-se do marcador mais precoce para detecção de lesão miocárdica. No entanto, é altamente inespecífica, podendo elevar-se, por exemplo, com lesões musculoesqueléticas e insuficiência renal. Possui alto valor preditivo negativo.
CKMB
A CKMB tem sido muito utilizada em serviços em todo Brasil. A sua fração CKMB massa aumentou tanto a sensibilidade quanto a especificidade do método. Costuma elevar-se a partir de 3 horas do início da dor e, quando seriada em 0, 3, 6 e 9 horas após seu início, tende a tornar o diagnóstico mais precoce e praticamente elimina a possibilidade de não detecção de IAM.
Troponina i
As troponinas são consideradas os principais marcadores de diagnóstico e estratificação de risco de IAM. São mais sensíveis e específicas que a mioglobina e a CKMB. A presença de troponinas positivas pode ser interpretada como um marcador de formação ativa de trombos, que na presença de dor torácica ou alterações de ECG representa IAM. Sua elevação inicia-se após 3 a 4 horas do início da dor, podendo permanecer elevadas por até 2 semanas após o evento.
Como poderíamos resumir este protocolo?
Todos os pacientes são avaliados quanto às características da dor, alterações em exame físico, fatores de risco (FR) para doença coronária e de acordo com o ECG (que deve ser realizado em até 10 minutos da sua chegada).
De acordo com as características da dor, os pacientes são divididos em:
➤ tipo A (definitivamente anginosa): dor/desconforto retroesternal ou precordial, geralmente precipitada pelo esforço físico, podendo se irradiar para ombro, mandíbula ou face interna do braço, com duração de alguns minutos, e aliviada pelo repouso ou nitrato em menos de 10 minutos;
➤ tipo B (provavelmente anginosa): tem a maioria, mas não todas as características da dor definitivamente anginosa (podendo ser até inteiramente típica em alguns aspectos);
➤ tipo C (provavelmente não anginosa): tem poucas características da dor definitivamente anginosa, não apresentando as demais (principalmente a relação nítida com esforço);
➤ tipo D (definitivamente não anginosa): nenhuma característica da dor anginosa, mesmo se localizada em região precordial ou retroesternal.
De acordo com os FR, os pacientes são classificados quanto à probabilidade de SCA. Os FR considerados são: hipertensão, diabetes mellitus, tabagismo, dislipidemia, história familiar de doença coronária familiar precoce (homens < 55 anos e mulheres < 65 anos), doença aterosclerótica conhecida (DAC) e idade (> 60 anos). A avaliação é realizada da seguinte forma:
➤ baixa probabilidade: até 1 FR (diferente de diabetes mellitus, DAC ou idade > 60 anos);
➤ intermediária probabilidade: 2 FR (diferente de diabetes mellitus, DAC ou idade > 60 anos);
➤ alta probabilidade: mais de 2 FR ou DM ou DAC (coronariopatia, insuficiência arterial periférica, doença carotídea) ou idade > 60 anos.
Após obtermos os dados de probabilidade de SCA (alta, intermediária, baixa ou muito baixa) e do tipo de dor (A, B, C ou D), devemos cruzar as informações conforme fluxograma mostrado acima na figura 3.
O ECG do paciente que se enquadrar no protocolo deve ser repetido a cada 3 horas ou caso o paciente apresente sintomas. A presença de alterações dinâmicas de ST ou inversões de onda T pode auxiliar no diagnóstico de SCA.
Os marcadores de necrose miocárdica elegíveis são a troponina e a CKMB que devem ser realizados nos pacientes com 0h, 3 h, 6 h e 9 h.
DEVE-SE TER ALTO GRAU DE SUSPEIÇÃO DA DISSECÇÃO AGUDA DE AORTA POR SE TRATAR DE UMA CONDIÇÃO AMEAÇADORA À VIDA EM QUE UMA CONDUTA EQUIVOCADA PARA SCA PODE SER FATAL.
Referência: Manual de condutas práticas da unidade de emergência do InCor